1. 新冠病毒是否仍然致命:科学数据解读
1.1 新冠病毒的致死率变化趋势分析
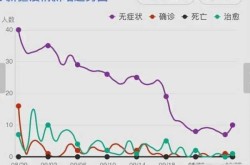
新冠病毒的致死率并不是一个固定不变的数字。它会随着时间、地区和人群的不同而发生变化。早期数据显示,新冠的致死率较高,但随着医疗条件改善、疫苗接种普及以及治疗手段提升,整体致死率明显下降。2024年的数据显示,部分地区的致死率已经接近流感水平,但这并不意味着病毒不再危险。
1.2 确诊死亡率与感染致死率的区别
确诊死亡率(CFR)是根据已知的确诊病例和死亡人数计算得出的,但它无法反映所有未被检测到的感染者。相比之下,感染致死率(IFR)更能准确衡量病毒的真实风险,因为它考虑了所有感染者的死亡情况。然而,由于总感染人数难以统计,IFR通常需要通过模型估算,这使得数据存在一定的不确定性。
1.3 不同国家和地区的死亡率差异
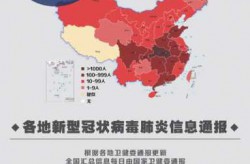
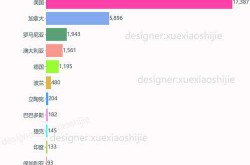
全球范围内,新冠的死亡率存在显著差异。一些国家因严格的防控措施、完善的医疗体系和高疫苗覆盖率,死亡率相对较低。而在医疗资源匮乏、防控不力的地区,死亡率依然较高。这种差异提醒我们,疫情的严重性不仅取决于病毒本身,还受到社会、经济和政策等多方面因素影响。
2. 新冠疫苗是否有效防止死亡:最新研究进展
2.1 疫苗对重症和死亡的保护效果
新冠疫苗在降低重症和死亡风险方面表现突出。根据多国发布的最新研究数据,接种疫苗的人群中,因感染新冠病毒导致住院或死亡的概率显著低于未接种人群。尤其是在高风险人群中,疫苗的保护作用更加明显。一些研究显示,接种两剂或三剂疫苗后,死亡风险可降低70%以上,这为公众提供了强有力的防护保障。
2.2 不同疫苗类型的效果对比
目前市面上的新冠疫苗主要包括灭活疫苗、mRNA疫苗和重组蛋白疫苗等类型。研究表明,mRNA疫苗在预防重症和死亡方面效果最为显著,尤其是针对变异株的加强针接种,进一步提升了保护力。灭活疫苗虽然在预防重症方面的效果稍逊,但在大规模接种中依然发挥着重要作用。不同疫苗的组合使用也被认为是提高整体防护效果的有效方式。
2.3 疫苗接种后的长期防护能力
随着病毒不断变异,疫苗的保护效力是否会随时间减弱成为关注焦点。最新研究指出,尽管抗体水平可能下降,但疫苗仍能提供长期的免疫记忆,帮助身体更快识别和应对病毒。加强针的接种可以有效恢复和增强这种保护力。专家建议,根据当地疫情情况和个人健康状况,定期接种疫苗是维持长期防护的关键措施。
3. 新冠病毒变异株对致死率的影响
3.1 主要变异株的传播力与致病性
新冠病毒在不断演变过程中,出现了多个具有代表性的变异株,如Alpha、Delta、Omicron等。这些变异株在传播力上表现出了显著增强的趋势,尤其是Omicron及其后续分支,其传播速度远超早期毒株。虽然部分变异株的致病性有所减弱,但它们依然能够引发感染,并在特定人群中导致严重后果。变异株的出现使得病毒更难被控制,也对公共卫生系统提出了更高要求。
3.2 变异株引发的重症和死亡率变化
不同变异株对重症和死亡率的影响存在差异。例如,Delta变异株曾导致全球多地出现住院人数激增,而Omicron虽然传播力强,但因感染后症状相对较轻,整体死亡率有所下降。然而,这并不意味着病毒不再致命。在高风险人群中,如老年人或患有基础疾病的人群中,变异株仍然可能引发严重的健康问题,甚至导致死亡。因此,变异株的存在仍然是影响死亡率的重要因素之一。
3.3 变异株对现有疫苗和治疗手段的影响
随着变异株的不断出现,疫苗和治疗手段的有效性面临挑战。部分变异株能够降低疫苗的保护效果,尤其是在预防轻症和无症状感染方面。不过,疫苗在防止重症和死亡方面的效果依然稳固。针对变异株,科学家们持续优化疫苗配方,并开发了针对特定变异株的加强针。同时,抗病毒药物和单克隆抗体疗法也在不断更新,以应对新出现的变异株带来的威胁。
4. 为何新冠仍会导致死亡:高风险人群分析
4.1 基础疾病患者的风险增加
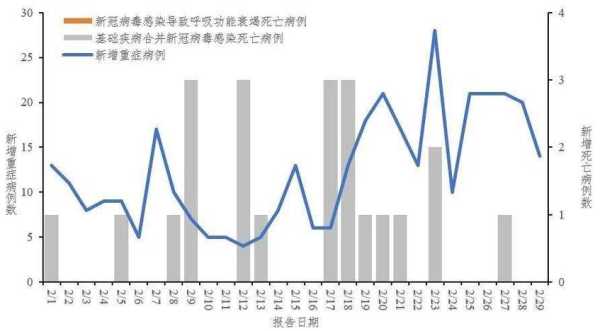
患有慢性基础疾病的人群,如糖尿病、高血压、心脏病或慢性肺部疾病等,感染新冠病毒后更容易发展为重症。这些疾病会削弱身体的免疫系统,使得病毒更难被清除。同时,基础疾病本身可能影响器官功能,一旦感染新冠病毒,病情可能迅速恶化。数据显示,许多因新冠死亡的病例中,患者都存在至少一种基础疾病。因此,这部分人群是新冠致死风险最高的群体之一。
4.2 老年人群的易感性和死亡风险
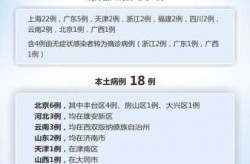
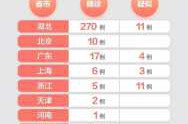
年龄是影响新冠严重程度的重要因素。老年人由于免疫系统功能下降,对病毒的抵抗能力较弱,感染后更容易出现呼吸衰竭、多器官功能障碍等严重并发症。根据中国疾控中心的数据,2024年12月期间,所有死亡病例中,大部分都是老年人。这说明即使在低致死率的情况下,老年人仍然面临较高的生命威胁。此外,老年人往往合并多种基础疾病,进一步增加了感染后的死亡风险。
4.3 医疗资源不足地区的情况
在医疗资源相对匮乏的地区,新冠患者可能无法及时获得有效的治疗和护理。医院床位紧张、呼吸机短缺、医护人员不足等问题,都会导致重症患者得不到应有的救治。尤其是在疫情高峰期,医疗系统可能面临崩溃的风险,从而增加患者的死亡率。这种情况下,即使病毒本身的致死率较低,但由于缺乏必要的医疗支持,死亡人数依然可能上升。因此,提升医疗资源的可及性是降低新冠死亡率的关键措施之一。
5. 防控措施在降低死亡率中的作用
5.1 社会距离、佩戴口罩等非药物干预措施
采取社会距离和佩戴口罩等非药物干预措施,是防止新冠病毒传播的重要手段。这些措施能够有效减少病毒在人群中的扩散速度,从而降低感染人数。当感染人数减少时,医疗系统承受的压力也会随之下降,重症患者更容易获得及时救治。数据显示,在疫情初期,严格执行这些措施的地区,死亡率明显低于未采取措施的地区。这种做法不仅保护了个人健康,也为整个社会的稳定提供了保障。
5.2 全民疫苗接种的重要性
疫苗接种是降低新冠死亡率的关键策略之一。通过大规模接种疫苗,可以显著提升群体免疫水平,减少重症和死亡的发生。研究显示,接种疫苗后,感染新冠病毒后发展为重症或死亡的风险大幅下降。尤其是在高风险人群中,疫苗的保护效果更为明显。全民接种不仅有助于个体防护,还能形成有效的免疫屏障,防止病毒大规模传播,从而保护更多人的生命安全。
5.3 医疗系统应对疫情的能力
一个强大的医疗系统能够在疫情中发挥关键作用,有效降低死亡率。当医疗资源充足、医护人员训练有素时,患者可以获得及时的诊断和治疗,尤其是对重症患者的抢救更加高效。在疫情高峰期,医疗系统的承载能力直接关系到患者的生存几率。因此,加强医疗基础设施建设、提高应急响应能力,是防控新冠疫情、降低死亡率的重要保障。这不仅是政府的责任,也需要全社会共同参与和支持。
6. 未来展望:新冠防控与公共卫生政策
6.1 新冠病毒的长期存在与应对策略
新冠病毒不会在短时间内完全消失,它可能会像流感一样长期存在。这意味着未来的防控工作需要更加注重常态化管理。通过持续监测病毒变异、优化疫苗接种计划以及加强公共卫生体系建设,可以有效减少疫情带来的影响。这种长期策略不仅有助于降低死亡率,还能提升社会对突发公共卫生事件的应对能力。
6.2 国际合作与信息共享的重要性
全球范围内的新冠疫情表明,没有任何一个国家能够独自应对病毒的威胁。国际合作和信息共享是防控新冠的关键环节。通过跨国数据交流、疫苗研发协作以及医疗资源调配,各国可以更高效地应对疫情。这种合作模式不仅能提高全球公共卫生水平,也能增强国际社会的信任与团结。
6.3 个人防护意识与社会责任
个人防护意识的提升是疫情防控的重要基础。每个人都应该意识到自己的行为对公共健康的影响,比如佩戴口罩、保持社交距离、及时接种疫苗等。同时,社会责任感也促使人们主动参与社区防疫工作,共同维护社会安全。只有当每个人都能自觉履行责任,才能真正构建起坚实的防疫防线。
本文系作者个人观点,不代表福鼎云立场,转载请注明出处!