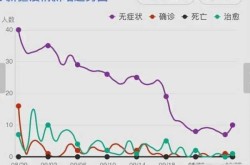
1. 专家建议:发热患者可在家进行抗原检测
1.1 发热是否还需要进行抗原检测?
现在很多人对发热是否还要测抗原感到困惑。其实,随着疫情形势变化,抗原检测的使用场景也在调整。专家指出,如果出现发烧、咳嗽、喉咙痛等症状,尤其是近期接触过感染者,还是有必要进行抗原检测。这不仅是为了确认是否感染新冠,也能帮助区分流感等其他疾病。
1.2 家庭抗原检测的适用场景分析
家庭抗原检测适用于一些轻症或无症状感染者。如果体温在38℃以下,没有明显呼吸困难或其他严重症状,可以在家先做一次抗原检测。这种方式既方便又快捷,尤其适合那些不想频繁去医院的人群。但需要注意的是,检测结果只是参考,不能完全替代专业医疗判断。
1.3 抗原检测与新冠、流感等疾病的关联性
目前正值冬季,流感和新冠的叠加风险增加。抗原检测可以快速识别是否为新冠病毒感染,但无法区分流感病毒。因此,如果有持续高烧、咳嗽加重等情况,建议结合其他检查手段,如血常规或胸部影像学,来进一步明确病因。这样能更准确地判断病情,避免误判。

2. 钟南山院士谈发热患者的应对策略
2.1 当前发热原因多样化,需科学判断
现在很多人一发热就担心是新冠感染,但实际情况远比想象复杂。钟南山院士指出,近期发热的原因不仅仅是新冠,还有不少是流感,甚至有部分人是双重感染。冬季本就是流感高发期,加上病毒变异频繁,发热症状可能来自多种病原体。这时候更需要理性看待,不能一概而论。
2.2 发热持续时间与抗原检测时机的关系
钟南山强调,发热一般持续2到3天,如果体温在短时间内没有下降,可以考虑进行抗原检测。但要注意的是,不要一发热就立刻测,而是观察一两天后再决定是否检测。如果抗原检测结果为阴性,也不必过于紧张,可能是其他病毒感染,比如流感,这时候可以继续观察身体状况。
2.3 奥密克戎与流感的相似症状与处理方式
奥密克戎和流感的症状非常接近,比如发烧、咳嗽、喉咙痛等。这给普通民众带来一定困扰,也增加了误判的风险。钟南山建议,如果抗原检测为阳性,且没有明显不适,可以在家隔离观察;如果症状加重或持续不退,应及时就医。对于流感患者,同样需要关注体温变化和呼吸情况,避免发展成重症。
3. 发热患者如何正确进行家庭抗原检测
3.1 抗原检测的基本操作流程
发热后想做抗原检测,第一步是确认自己是否具备相应的试剂。目前市面上的新冠抗原检测试剂盒大多操作简单,只需用鼻咽拭子采集样本,再放入检测卡中等待结果。整个过程大约需要15到30分钟。操作前要仔细阅读说明书,确保动作规范,避免因操作不当影响结果准确性。
3.2 检测结果解读与后续处理
抗原检测结果通常分为阴性和阳性两种。如果显示阴性,说明当前未检测到新冠病毒,但不能完全排除感染可能。此时应继续观察身体状况,如体温、呼吸等是否有变化。若结果为阳性,说明体内存在病毒,需按照当地防疫规定及时报备,并做好居家隔离,避免传染他人。
3.3 不同症状下的抗原检测建议
发热伴随咳嗽、喉咙痛等症状时,可以优先考虑抗原检测,帮助判断是否为新冠感染。但如果症状较轻,且没有明显不适,也可以选择暂时不检测,观察一两天后再决定。对于有基础病的人群,如高血压、糖尿病等,更应密切关注自身状态,必要时结合其他检查手段综合判断。
4. 抗原检测在当前疫情下的意义与变化
4.1 现阶段是否仍需频繁进行抗原检测?
发热患者是否需要频繁做抗原检测,关键在于个人健康状况和症状表现。目前新冠感染已进入低流行阶段,但流感等其他呼吸道疾病仍在高发期,导致发热原因更加复杂。专家建议,如果只是轻微发热且没有明显不适,可以先观察一两天,不必急于检测。但如果体温持续升高或伴随其他典型症状,如咳嗽、乏力等,抗原检测仍是判断感染的重要手段。
4.2 抗原检测与核酸检测的互补关系
抗原检测和核酸检测各有优势,不能互相替代。抗原检测操作便捷、出结果快,适合家庭初步筛查;而核酸检测灵敏度更高,适用于确诊和追踪感染源。在实际应用中,两者结合使用能更全面地掌握病情。对于有基础病或免疫力较低的人群,建议在医生指导下选择合适的检测方式,确保信息准确。
4.3 社区与医疗机构对发热患者的分流机制
随着疫情防控政策的优化,社区和医疗机构正在逐步完善发热患者的分类管理。对于轻症或无症状感染者,鼓励居家隔离并进行自我监测;而对于症状严重或基础病加重的患者,则及时引导至医院就诊。抗原检测在此过程中起到桥梁作用,帮助患者快速判断自身情况,减少不必要的医院拥堵,提高医疗资源使用效率。
5. 特殊人群发热时的注意事项
5.1 基础病患者如何监测与应对
基础病患者在发热时需要格外小心,因为体温升高可能影响原有疾病的控制。比如高血压患者如果出现持续发热,可能会导致血压波动,甚至引发心脑血管事件。这时候要密切关注自己的血压变化,必要时及时联系社区医生或前往医院。糖尿病患者发热时血糖容易失控,需频繁监测血糖水平,避免因感染加重病情。冠心病患者若发热伴随胸闷、气短等症状,应立即就医,不可拖延。
5.2 老年人与儿童发热的特殊处理
老年人和儿童是发热时最需要关注的群体。老年人免疫系统较弱,发热可能迅速发展为严重感染,尤其是合并慢性疾病的情况下,必须密切观察是否有意识模糊、呼吸困难等危险信号。一旦发现异常,应尽快就医。儿童发热则更需要家长细心照料,体温过高可能引发高热惊厥,家长应掌握正确的退烧方法,如使用退烧药、物理降温等。同时注意孩子的精神状态和饮食情况,如有异常应及时送医。
5.3 高危人群应如何选择就医路径
对于高危人群来说,发热不是小事,需要根据自身健康状况合理选择就医方式。如果发热伴随严重症状,如持续高烧、呼吸困难、意识不清等,应直接前往急诊科就诊,不要等待。如果只是轻微发热且没有其他明显不适,可以在家观察并进行抗原检测,确认是否为新冠或其他病毒感染。但如果有基础病或免疫力低下,建议在医生指导下决定是否需要进一步检查,确保安全。
6. 如何理性看待发热与抗原检测
6.1 避免恐慌,保持平常心对待发热
发热是身体发出的信号,提醒我们可能有感染或其他健康问题。面对发热,不要过度紧张,更不要盲目焦虑。尤其是在当前疫情环境下,很多人一发烧就担心是不是感染新冠,这种心理压力反而会影响身体恢复。其实,发热并不等于严重疾病,大多数情况下只是身体在对抗病毒或细菌。只要做好监测、合理应对,就能有效控制病情。
6.2 医疗资源合理分配的重要性
随着冬季流感和新冠的叠加影响,医院发热门诊的压力明显增加。如果每个人都一发热就去医院排队,不仅浪费医疗资源,还可能延误真正需要紧急救治的患者。专家建议,轻症发热者可以在家进行抗原检测,根据结果判断是否需要进一步就医。这样既能减轻医院负担,也能让真正有需要的人更快得到治疗。
6.3 未来发热管理趋势与公众健康意识提升
随着疫情防控政策的调整,公众对发热的认知也在逐步变化。越来越多的人开始学会自我监测、科学判断,并根据自身情况做出合理的应对措施。未来,发热管理将更加注重个体化、精准化,同时提升全民健康素养,让更多人掌握基本的健康知识和应对方法。这不仅是对个人健康的负责,也是对社会整体防疫能力的提升。
本文系作者个人观点,不代表福鼎云立场,转载请注明出处!