1. 新冠疫苗的主要种类及原理解析
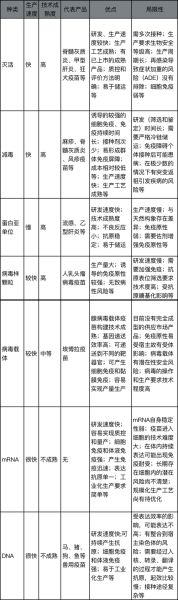
1.1 灭活疫苗的制备过程与免疫机制
- 灭活疫苗是通过将新冠病毒在实验室中培养并大量繁殖后,利用物理或化学方法将其灭活。这个过程确保病毒失去感染能力,但保留其结构特性。
- 灭活后的病毒经过多步纯化,去除杂质和有害成分,最终制成疫苗。这种技术成熟,安全性高,适合大规模生产。
- 接种后,人体免疫系统会识别病毒的抗原物质,产生抗体和记忆细胞,从而建立对新冠病毒的防御能力。
- 灭活疫苗通常需要接种两针,间隔一定时间以增强免疫效果。这种疫苗在2-8摄氏度环境下可保存较长时间,便于运输和储存。
1.2 腺病毒载体疫苗的工作原理与优势
- 腺病毒载体疫苗使用的是5型腺病毒作为载体,这种病毒本身不会导致严重疾病,但能有效传递新冠病毒的基因片段。
- 在实验室中,科学家将新冠病毒的刺突蛋白基因插入到腺病毒基因组中,形成重组病毒。这种病毒进入人体后,会表达新冠病毒的抗原物质。
- 人体免疫系统识别这些抗原后,会产生针对新冠病毒的抗体和T细胞反应,从而提供保护。
- 腺病毒载体疫苗只需接种一针,方便快捷,尤其适合资源有限的地区。同时,它在原有疫苗平台上研发,降低了成本和研发难度。
1.3 重组蛋白疫苗的技术特点与安全性分析
- 重组蛋白疫苗通过基因工程技术,在体外细胞中表达新冠病毒的关键抗原蛋白,如刺突蛋白。
- 这些蛋白质经过纯化后制成疫苗,不涉及活病毒,因此生产过程安全可控,避免了病毒变异的风险。
- 疫苗采用CHO细胞进行生产,类似于工业发酵方式,能够实现大规模稳定生产。
- 重组蛋白疫苗通常需要接种两到三针,不良反应率较低,适合广泛人群接种。它对存储条件要求不高,适合多地分发和使用。
1.4 mRNA疫苗与DNA疫苗的创新性与发展趋势
- mRNA疫苗是一种新型核酸疫苗,直接将编码新冠病毒刺突蛋白的mRNA注入人体细胞内。
- 人体细胞根据mRNA指令合成病毒蛋白,触发免疫系统产生抗体和记忆细胞,从而获得免疫力。
- DNA疫苗同样属于核酸疫苗,通过将病毒基因片段导入人体细胞,诱导免疫应答。两者都具有快速研发和生产的优势。
- 随着技术进步,mRNA和DNA疫苗正在成为未来疫苗发展的重点方向,因其灵活性强、适应性强,能够快速应对病毒变异。
2. 不同新冠疫苗的接种注意事项详解
2.1 灭活疫苗的接种流程与禁忌人群
- 灭活疫苗通常需要接种两针,间隔时间为3-4周或根据具体产品说明调整。第一针后,身体开始建立初步免疫,第二针则进一步增强免疫反应。
- 接种前需确认自身健康状况,无急性疾病、发热或严重过敏史者方可接种。若正在服用药物或有慢性病,建议咨询医生后再决定是否接种。
- 对灭活疫苗成分过敏的人群应避免接种,尤其是对鸡蛋蛋白或其他辅料有过敏史者。
- 接种后应在现场观察30分钟,确保无急性过敏反应。若出现轻微不适,如局部红肿、低热等,属于正常现象,一般无需特殊处理。
2.2 腺病毒载体疫苗的单针接种策略与适用人群
- 腺病毒载体疫苗只需接种一针,适合希望减少接种次数的人群,尤其适用于医疗资源紧张或接种不便的地区。
- 该疫苗适用于18岁及以上成年人,但具体年龄限制可能因产品而异,接种前需仔细阅读说明书或咨询专业人员。
- 接种前需确认无严重过敏史,特别是对腺病毒或疫苗中其他成分过敏者不宜接种。
- 接种后可能出现轻度发热、乏力或注射部位疼痛,这些症状通常在几天内自行缓解,无需过度担心。
2.3 重组蛋白疫苗的多针接种安排与不良反应管理
- 重组蛋白疫苗通常需要接种两到三针,具体次数和间隔时间依据疫苗类型和个人情况而定。接种过程中需严格按照接种计划执行。
- 接种前应了解疫苗的适应症和禁忌症,确保自身符合接种条件。若有慢性疾病或免疫系统问题,建议提前与医生沟通。
- 接种后可能出现轻微不良反应,如注射部位红肿、硬结、低热或全身乏力,这些症状大多为暂时性,无需特殊治疗。
- 若出现持续高热、严重过敏反应或其他异常情况,应及时就医并报告接种单位,以便及时处理。
2.4 mRNA疫苗的冷链运输要求与接种后常见反应
- mRNA疫苗对储存和运输条件要求较高,通常需要在-20℃以下低温保存,运输过程中必须保持冷链不断链,以确保疫苗活性。
- 接种前需确认疫苗的有效期和储存状态,避免使用过期或受温度影响的疫苗。
- 接种后可能出现较明显的不良反应,如发热、头痛、肌肉酸痛或疲劳感,这些是免疫系统激活的正常表现。
- 多数人接种后几小时内症状会逐渐减轻,若症状持续或加重,应及时联系医疗机构进行评估和处理。
3. 新冠疫苗的多样化发展与未来方向
3.1 二价疫苗在应对变异株中的作用
- 随着新冠病毒不断变异,单一疫苗难以覆盖所有变种,二价疫苗应运而生,专门针对两种主要变异株提供更全面的保护。
- 二价疫苗通过同时包含原始毒株和变异株的抗原成分,增强免疫系统对多种病毒株的识别能力,提高防护效果。
- 在全球多地出现奥密克戎等高传播性变异株后,二价疫苗成为提升群体免疫的重要手段,尤其适用于高风险人群或免疫力低下者。
- 二价疫苗的研发和推广,标志着疫苗技术从“单一防御”向“多维防控”的转变,为未来疫情控制提供更多可能性。
3.2 病毒载体疫苗与蛋白质亚单位疫苗的技术比较
- 病毒载体疫苗利用无害病毒作为载体,将新冠病毒抗原基因导入人体细胞,激发免疫反应。这种技术具有高效、快速的特点,适合大规模接种。
- 蛋白质亚单位疫苗则只使用病毒的一部分关键蛋白,刺激免疫系统产生抗体,安全性更高,尤其适合孕妇、儿童及慢性病患者。
- 病毒载体疫苗通常只需一针,接种便捷;蛋白质亚单位疫苗则需要多针接种,但副作用较少,适合长期免疫需求。
- 两者各有优势,未来可能根据人群特点和接种场景进行组合使用,以实现更高效的免疫策略。
3.3 新型疫苗研发趋势与全球接种策略
- 全球范围内,科学家正在探索更多创新疫苗类型,如mRNA疫苗、DNA疫苗以及鼻腔喷雾式疫苗,旨在提升接种便利性和免疫持久性。
- 新型疫苗的研发注重快速响应变异株的能力,例如针对奥密克戎的加强针疫苗已在全球多个国家投入使用,成为当前接种计划的重要组成部分。
- 不同国家根据自身医疗体系和人口结构,制定差异化的接种策略。一些地区优先保障高危人群,另一些地区则推动全民接种,以尽快形成群体免疫。
- 未来,疫苗研发将更加精准化、个性化,结合基因检测和免疫评估,为不同人群量身定制最佳接种方案,进一步提升公共卫生安全水平。
4. 公众关心的新冠疫苗问题解答
4.1 不同疫苗之间的选择依据与个体适配性
- 疫苗种类繁多,不同人群在选择时需考虑自身健康状况、年龄、基础疾病等因素。例如,有慢性病或免疫力较低的人群可能更适合接种重组蛋白疫苗或灭活疫苗。
- 腺病毒载体疫苗因只需一针,适合时间紧张或不便多次接种的人群,但对某些特定人群可能不适用。
- mRNA疫苗和DNA疫苗因其技术先进性,在部分国家被优先推荐,尤其适用于年轻人或高风险职业群体。
- 医疗机构会根据个人情况提供专业建议,帮助选择最合适的疫苗类型,确保安全性和有效性。
4.2 接种后抗体持续时间与加强针的必要性
- 接种新冠疫苗后,体内会产生抗体,但抗体水平会随时间逐渐下降,因此需要定期监测免疫状态。
- 加强针的接种已被证明能显著提升抗体浓度,增强对变异株的抵抗力,尤其在疫情反复或高传播风险时期更为重要。
- 不同疫苗的抗体维持时间存在差异,灭活疫苗和重组蛋白疫苗通常需要两到三针,而腺病毒载体疫苗可能只需一针,但后续仍需补种。
- 科学研究不断更新接种建议,公众应关注官方信息,及时了解是否需要接种加强针,以保持长期防护能力。
4.3 疫苗安全性和长期影响的科学评估
- 新冠疫苗在研发和推广前均经过严格的安全性测试,包括临床试验和大规模接种后的数据追踪,确保其在人群中使用是安全可靠的。
- 大多数人接种后仅出现轻微反应,如局部红肿、低烧等,这些症状通常在几天内自行消失,无需特殊处理。
- 长期影响方面,目前尚未发现新冠疫苗导致严重慢性疾病的证据,相关研究仍在持续进行中,结果将为未来疫苗优化提供依据。
- 公众可通过正规渠道获取权威信息,避免被不实言论误导,理性看待疫苗的安全性,共同维护公共卫生环境。
(新冠疫苗主要有哪几种,新冠病毒疫苗有几种)
本文系作者个人观点,不代表福鼎云立场,转载请注明出处!